IV Congreso Mundial de Psicoterapias – “La psicoterapia como puente entre culturas” Buenos Aires – 27-30 de agosto de 2005
“Aportes cognitivos a la visión del terapeuta y vínculo terapéutico”
Lic. Sara Baringoltz
Directora del Centro de Terapia Cognitiva
“No cabe duda de la importancia de una actualización permanente del terapeuta, que le permita enfrentar cada situación de consulta con la mayor idoneidad. Sin embargo esta actualización necesaria no es suficiente, ya que la tarea psicoterapéutica se realiza entre personas y por lo tanto una variable destacada de la tarea lo constituyen: terapeuta y paciente/s en vínculo.
Defino la psicoterapia como un proceso de co-construcción entre terapeuta y paciente, considerando que cada paciente es único y cada relación terapéutica distinta a otra. Entiendo por construcción la multiplicidad de significados que los protagonistas atribuyen a la psicoterapia y a la relación entre ellos. Cada proceso es un viaje singular e irrepetible.
Se podría afirmar que en todo proceso terapéutico las características del terapeuta como persona y el tipo de vínculo que establece son responsables en gran medida del curso de la psicoterapia.
Así mismo se podría decir que: la persona del terapeuta y el vínculo con el paciente constituyen herramientas psicoterapéuticas valiosísimas si se dispone de habilidad para utilizarlas. De lo contrario, se transforman en escollos a veces insalvables.”
(Baringoltz, S.)
“La psicoterapia no se puede concebir al margen del establecimiento de una relación interpersonal entre cliente y terapeuta. La calidad emocional y relacional del vínculo entre ambos es una parte imprescindible del éxito del proceso psicoterapéutico y, de hecho, la investigación en psicoterapia (…) indica que resulta ser un aspecto determinante de la eficacia de la terapia.”
(Corbella, S. y Botella, L.)
Investigaciones en psicoterapia
* Estudios en terapia conductual, cognitiva, gestalt y terapia psicoanalítica muestran que: una alianza fuerte constituye una variable positiva en todas estas terapias.
* La medida de la alianza ha sido un predictor importante en resultados terapéuticos ya sea drogas, ajuste social, evaluaciones subjetivas hechas por pacientes y terapeutas, etc.
* La extensión del tratamiento no parece influenciar la relación entre calidad de la alianza y el resultado terapéutico.
* La alianza temprana es un indicador de pronóstico de resultados terapéuticos levemente superior a las medidas de alianza promediadas a través de las sesiones
(Horvath y Symons).
La investigación en psicoterapia muestra como uno de los descubrimientos más consistentes que:
“La cualidad de la alianza terapéutica es el predictor más fuerte en el éxito de los tratamientos.”
(Alexander y Luborsky, 1986; Horvath, Gaston y Luborsky, 1993; Horvath y Greenberg, 1994; Horvath y Symmonds, 1991; Orlinsky, Grawe y Parks, 1994)
Otros descubrimientos vinculados son:
“Pacientes con resultados terapéuticos pobres, muestran mayor evidencia de procesos interpersonales negativos que los casos con buenos resultados.”
(Henry, Schacht y Strupp, 1986, 1990; Coady, 1991; Kiessler y Watkins, 1989; Tasca y McMullen, 1992; Binder y Strupp, 1997)
“Algunos terapeutas son consistentemente más capaces de ayudar que otros; diferencias en la habilidad del terapeuta parecen ser más importantes que el enfoque terapéutico, y cuanto más capaz de ayudar es visualizado el terapeuta más fácil resulta desarrollar la alianza terapéutica”.
(Luborsky, McLellan, Diguer, Woody y Seligman, 1997)
“Rupturas y dificultades en la alianza terapéutica son inevitables. Por lo tanto una de las habilidades terapéuticas más importante consiste en el manejo terapéutico de estos procesos negativos y la capacidad de reparar rupturas de la alianza”.
(Bordin, 1994; Binder y Strupp, 1997; Safran, 1993, 1999; Safran y Muran, 1994, 1995, 1996, 1998)
Un resultado de la mayor importancia en investigación es:
“Las diferentes terapias producen magnitudes similares de beneficios terapéuticos.”
(Lambert y Bergin, 1992; Lambert, Shapiro y Bergin, 1986; Luborsky, 1975; Smith, Glass y Miller, 1980)
Este resultado renovó el interés en los elementos comunes a todas las formas de psicoterapia y dio un rol protagónico a LA ALIANZA.
Es probable que tanto la historia personal de los pacientes como la de los terapeutas tengan influencia en la capacidad de ambos para desarrollar una buena alianza terapéutica. Por otro parte, algunas cualidades del terapeuta y del paciente pueden interactuar para producir pautas de alianza particularmente propicias o pautas de alianza pobres.
(Horvath y Luborsky)
Desarrollo histórico del concepto de alianza terapéutica
La conceptualización del término alianza terapéutica fue desarrollándose a lo largo del siglo XX. Freud en su trabajo de 1912 The Dynamics of Transference, planteó la importancia de que el analista mantuviera un interés y una actitud comprensiva hacia el paciente para permitir que la parte más saludable de éste estableciera una relación positiva con el analista. En sus primeros escritos, Freud describió el afecto del paciente hacia el terapeuta como una forma beneficiosa y positiva de transferencia que revestía de autoridad al analista (Freud, 1913). Este aspecto transferencial favorecía la aceptación y la credibilidad de las explicaciones e interpretaciones del terapeuta. Mas adelante consideró que una transferencia positiva podía distorsionar la relación real existente entre ambos.
Los aportes de Ferenczi (1932) planteaban que era esencial que el paciente no sólo recordara sino también reviviera el pasado problemático en la relación terapéutica. Esta idea fue la base de aportes como los de Winnicott (1965), Balint (1968) o Alexander con su teoría de la experiencia emocional correctiva (Alexander y French 1946).
Algunos trabajos de la teoría psicoanalítica contemporánea han avanzado hacia una perspectiva relacional donde la participación y subjetividad del terapeuta resultan de gran relevancia (Mitchell, 1988). La neutralidad y abstinencia clásica defendida por el psicoanálisis ha ido dejando paso a una mayor inclusión de la interacción, espontaneidad y autenticidad del terapeuta (Mitchell, 1997).
El concepto de alianza terapéutica ha sido incorporado por la mayoría de las escuelas psicoterapéuticas, pero distanciándose de la lectura transferencial proporcionada por el contexto psicoanalítico. Así por ejemplo desde el movimiento humanista se prestó una especial atención al papel de la alianza terapéutica en el proceso psicoterapéutico. Ser empático, congruente y aceptar incondicionalmente al cliente eran las tres características fundamentales que debía tener el terapeuta según Rogers (1951, 1957) para establecer una relación terapéutica efectiva con el cliente.
Dos de los autores más influyentes en la concepción actual de la alianza terapéutica son Bordin y Luborsky. El primero (Bordin, 1976) definió la alianza como el encaje y colaboración entre el cliente y el terapeuta e identificó tres componentes que la configuran: (a) acuerdo en las tareas, (b) vínculo positivo y (c) acuerdo en los objetivos. Las tareas se refieren a las acciones y pensamientos que forman parte del trabajo en el proceso terapéutico, de modo que la percepción de estas acciones o tareas como relevantes para la mejoría es una parte importante del establecimiento de la alianza. También el acuerdo entre terapeuta y paciente respecto a cuáles son los objetivos a alcanzar con la psicoterapia, así como compartir mutuamente confianza y aceptación son elementos esenciales para una buena alianza. A pesar de la importancia atribuida a la alianza terapéutica, Bordin (1980) afirmó que una alianza positiva no es curativa por sí misma, sino que es un ingrediente que hace posible la aceptación y el seguimiento del trabajo terapéutico (citado en Horvarth y Luborsky, 1993).
También Luborsky (1976) desarrolló una conceptualización de la alianza más cercana a la visión psicodinámica original sugiriendo que es una entidad dinámica que evoluciona con los cambios de las demandas de las diferentes fases de la terapia (Horvarth y Luborsky, 1993). El mismo autor describió dos tipos de alianza en función de la fase o etapa de la terapia de la que se trate. La alianza de tipo 1 se da sobre todo en el inicio de la terapia y se caracteriza por la sensación que experimenta el paciente “sobre el apoyo y la ayuda que proporciona el terapeuta como contenedor” (Luborsky, 1976, 1994). La alianza de tipo 2 se da en fases posteriores del proceso terapéutico y consiste en la sensación de trabajo conjunto hacia la superación de los impedimentos y el malestar del paciente.
De este modo se considera que la alianza terapéutica es una construcción conjunta entre paciente y terapeuta, de modo que las expectativas, las opiniones, las construcciones que ambos van desarrollando respecto al trabajo que están realizando, la relación establecida y la visión del otro resultan relevantes para el establecimiento de la alianza terapéutica, así como la alianza modula la relación.
La llamada “revolución cognitiva” significó la revitalización del interés por la relación terapéutica. De hecho, la orientación cognitiva (y más concretamente las perspectivas constructivistas) han llegado a considerar la alianza terapéutica como un aspecto central del proceso terapéutico (Arnkoff, 1995, Goldfired y Davidson, 1994; Newman, 1998; Safran, 1998). Probablemente este interés renovado no es ajeno a algunas conclusiones obtenidas a partir de la investigación de resultados en psicoterapia en las últimas dos décadas.
Investigaciones establecieron en un 15% la proporción de mejoría del paciente explicada por las técnicas empleadas, mientras que la proporción explicada por la relación terapéutica llegaba al 30% (Lambert, 1992). Otros estudios como el de Gaston, Marmar, Thompson y Gallager (1991) o el de Barber, Crist-Cristoph y Luborsky (1992, citado en Horvath y Luborsky, 1993) encontraron que la alianza terapéutica explicaba entre un 36% y un 57% de la variancia del resultado final de la terapia.
Investigaciones nacionales de relevancia
– “La interacción entre las intervenciones psicoterapéuticas de distintos marcos teóricos y los factores comunes a las psicoterapias” (Waizmann, Etchebarne y Roussos, 2005). Plantean que cuando se investigan conjuntamente expectativas, técnicas y factores comunes, aparece una proporción mayor de influencia en el éxito terapéutico dada la interacción entre dichos factores.
La relación entre intervenciones y factores comunes a las psicoterapias toma distinta forma en cada terapeuta. En el marco teórico psicoanalítico, el factor común “relación terapéutica” se lee a través de la transferencia. Dentro de la psicoterapia cognitiva, la relación terapéutica es observada en el trabajo conjunto y de elaboración mutua en la realización de intervenciones. Así vemos en ambos enfoques cómo se enlazan el factor técnico y el factor común: relación terapéutica.
– Trabajos focalizados en el proceso inferencial (Leivobich de Duarte, 2002). La diferencia entre los terapeutas en la elaboración de juicios clínicos tiene apoyatura en cuatro aspectos fundamentales: los enfoques teóricos diferentes, su nivel de experiencia, su estilo cognitivo o estilo personal, y la interacción de estas tres variables.
– Trabajos sobre el estilo personal del terapeuta (Fernández Álvarez, García, Lo Bianco y Corbella, 2003).
Definen “estilo personal del terapeuta” como el conjunto de características que cada terapeuta aplica en toda situación terapéutica moldeando así los principales atributos del acto terapéutico.
Selección sistemática de tratamiento (STS)
Larry Beutler y sus asociados (con validación en Argentina) han desarrollado un método basado en resultados de investigación llamado Selección Sistemática de Tratamiento (STS), que guía al clínico en la toma de decisiones sobre el tipo de intervenciones más apropiadas para cada caso particular. En la Argentina se ha desarrollado un programa de validación de dicho método a partir del estudio de una muestra local de trescientos pacientes (investigación desarrollada por Fundación Aiglé y Centro Privado de Psicoterapias. Publicado por Lardani, A. y Gagliesi, P.)
Beutler y Clarkin (1990) supusieron que la investigación debía focalizarse en estudiar el problema de la planificación de tratamiento de una manera más compleja, en lugar de buscar un tratamiento eficaz para un diagnóstico particular. Desarrollaron así un modelo dimensional para seleccionar el tratamiento adecuado a partir de familias de intervenciones, en lugar de teorías psicopatológicas específicas.
Como resultado de extensas investigaciones sobre procesos de tratamientos (Beutler y Harwood, 2000), propusieron por un lado una guía de principios empíricos intrínsecos, observables y ateóricos; y, por otro, una serie de dimensiones del consultante –que no eran un diagnóstico en el sentido tradicional pero que resultaron claves en los resultados de las psicoterapias.
Principios del tratamiento
Los principios del tratamiento, tal como los define Beutler, son afirmaciones de carácter general que identifican las condiciones, las conductas del terapeuta y los tipos de intervención que producen cambios para cierto tipo de consultantes. Las características de los principios son los siguientes:
1) Son suficientemente flexibles como para ser aplicados desde diferentes modelos teóricos (a diferencia de las terapias manualizadas);
2) Se basan en la evidencia empírica (el clínico debe ajustarse a principios científicos en lugar de apoyarse en sus creencias personales);
3) Guían al terapeuta en el uso de estrategias y le permiten seleccionar las técnicas con las que esté más familiarizado; y
4) Son principios descriptivos generales, en lugar de teorías generales o técnicas específicas.
Los 18 principios de tratamiento validados fueron divididos en dos clases: principios óptimos y principios básicos.
Principios óptimos
Comenzaremos definiendo los ocho principios óptimos que son predicciones sobre la relación entre las variables del consultante y ciertas clases de intervenciones psicoterapéuticas. Requieren de la observación de los procesos terapéuticos para ser validados.
1) El cambio terapéutico es mayor cuando el terapeuta es hábil y provee al consultante de confianza, aceptación, reconocimiento, colaboración y respeto en un medio ambiente que al mismo tiempo tolere el riesgo y otorgue máxima seguridad. (De la relación)
2) El cambio terapéutico es más probable cuando los procedimientos terapéuticos no evocan la resistencia del paciente. (De la relación)
3) El cambio terapéutico es más probable cuando se expone al paciente a objetos o blancos de evitación conductual p emocional. (Exposición y extinción)
4) El cambio terapéutico es más probable cuando se estimula al paciente a la expresión emocional en un ámbito seguro, hasta que sus respuestas problemáticas disminuyan o se extingan. (Exposición y extinción)
5) El cambio terapéutico es más probable si los esfuerzos iniciales de cambio se centran en desarrollar nuevas habilidades y alterar síntomas disruptivos. (Secuencia)
6) El cambio terapéutico en los consultantes externalizadores es mayor cuando el balance relativo de intervenciones favorece al desarrollo de habilidades y procedimientos de remoción de síntomas. En los internalizadores es posible el uso de intervenciones orientadas al insight. (Diferencial de tratamiento)
7) El cambio terapéutico es mayor cuando la directividad de la intervención es inversamente proporcional al nivel de reactancia actual del paciente. Si la reactancia es muy alta, es útil prescribir la continuación de la conducta sintomática. (Diferencial de tratamiento)
8) La probabilidad del cambio terapéutico es mayor cuando el nivel de malestar emocional del paciente es moderado, ni muy alto ni muy bajo. (Diferencial de tratamiento)
Principios básicos
Son predicciones sobre cualidades del consultante que predisponen al uso de diferentes modalidades (farmacológica o no), formatos (individual o con inclusión de otros) e intensidades de tratamiento.
No requieren de la observación de los procesos terapéuticos para ser validados.
1) La probabilidad de mejoría es una función positiva del nivel de apoyo social y una función negativa del deterioro funcional. (Pronóstico)
2) El pronóstico tiende a empeorar en el caso de cronicidad-complejidad y en ausencia del malestar del paciente. Facilitar el apoyo social aumenta la probabilidad de buen resultado entre pacientes con problemas crónico-complejos. (Pronóstico)
3) La medicación psicoactiva ejerce sus mayores efectos entre consultantes con alto deterioro funcional y alta complejidad-cronicidad. (Modalidad e intensidad del tratamiento)
4) La probabilidad y la magnitud de la mejoría se incrementan en los consultantes con problemas complejo-crónicos por la aplicación de terapia multipersonal. (Modalidad e intensidad del tratamiento)
5) Entre aquellos con alto deterioro funcional los beneficios se corresponden con la intensidad del tratamiento. (Modalidad e intensidad del tratamiento)
6) El riesgo se reduce por la evaluación cuidadosa de las situaciones de riesgo al confeccionar la historia clínica y establecer el diagnóstico. (Reducción de riesgo)
7) El riesgo se reduce y el cumplimiento del consultante aumenta cuando el tratamiento incluye la intervención familiar. (Reducción del riesgo)
8) El riesgo baja y el nivel de retención mejora cuando se informa al consultante de manera realista sobre la probable duración y efectividad del tratamiento, y cuando tienen clara comprensión de los roles y actividades que se esperan de él durante el curso del tratamiento (Reducción del riesgo)
9) El riesgo se reduce si el terapeuta pregunta rutinariamente al consultante acerca de sentimientos, deseos o planes suicidas, (Reducción del riesgo)
10) Los principios éticos y legales sugieren que es aconsejable mantener documentación y disponer de supervisores. (Reducción del riesgo)
Dimensiones
Demostraron que estas cinco dimensiones son mejores predictores de los resultados y permiten seleccionar intervenciones que hayan generado mayor eficacia en los tratamientos. Dichos trabajos instalan la idea de una psicoterapia prescriptiva: el problema es cuándo hacer qué con quién.
Las cinco dimensiones, que se encuentran validadas son las siguientes:
1) Nivel de severidad o deterioro funcional
2) Estilo de afrontamiento
3) Complejidad
4) Nivel de malestar o distrés
5) Nivel de reactancia
En base a la evaluación del paciente, se determinan entonces:
– El contexto del tratamiento, la intensidad, el setting (internación o tratamiento ambulatorio), la modalidad (farmacológico o no) y el formato (individual o con inclusión de otros), y
– El tipo de intervenciones o familias de intervenciones recomendadas que hayan demostrado ser eficaces para esas características.
El enfoque cognitivo en psicoterapia muestra una gran preocupación por las características del terapeuta y la relación terapéutica.
Cuando aparecen las primeras contribuciones del grupo del Dr. Beck en Filadelfia se enfatiza como características dl terapeuta que facilitan la aplicación de esa terapia: la aceptación, empatía y autenticidad, utilizadas sin exceso y sin ingenuidad. Las aceptación se define como preocupación sincera e interés por el paciente, la empatía como el modo en que un terapeuta puede entrar en el mundo del paciente, ver y experimentar la vida como lo hace éste; autenticidad como la capacidad de ser honesto consigo mismo y con el otro. Respecto a la interacción terapéutica se enfatiza: la confianza, el rapport y la colaboración.
Terapeuta y paciente forman un equipo frente a un trabajo. Si bien la conceptualización de la terapia es a la manera de un equipo que trabaja e investiga juntos, no se descartan las reacciones de transferencia y contratransferencia tomadas como reacciones que pueden favorecer la terapia o entorpecerla y por lo tanto deben ser afrontadas.
Caminando por la ruta de los desarrollos cognitivos asociados a los enfoques sistémicos Vittorio Guidano plantea que el requisito esencial que facilita un cambio terapéutico parece ser el acontecer simultáneo de dos procesos: a) un efecto discrepante proveniente de las intervenciones del terapeuta, capaz de gatillar una modificación apreciable en la visión que el paciente tiene de sí mismo. Tal re-evaluación implica una modificación en los niveles de autoconciencia; b) un nivel uniforme de compromiso emocional en la relación terapéutica. De esta manera se podría hablar del rol del terapeuta como perturbador estratégicamente orientado. El terapeuta no puede ser ya considerado un observador externo e imparcial, sino alguien que influencia constantemente con su conceptualización en la selección y elaboración de los datos observados. Así mismo sus aspectos emocionales influyen en la relación y en la definición de la realidad terapéutica.
Otro aporte interesante al tema es el de Safran y Greenberg. Ellos enfatizan el tener una perspectiva integrada que tiene en cuenta: el rol de los sentimientos del terapeuta y sus reacciones jugando en el sistema interpersonal creado por el terapeuta y paciente, así como la articulación técnica de los mismos al servicio de la terapia. El encuentro en la relación terapéutica es esencial para la comprensión del proceso. La expresión de sentimientos genuinos entre terapeuta y cliente facilita el cambio. La experienciación y expresión de sentimientos inaceptables, así como la aceptación y validación de estos por parte del terapeuta son importantes.
Entre los principales pensadores de esta línea se encuentra Michael Mahoney, un prestigioso pionero de la “revolución cognitiva” en psicología, quien ha contribuido con significativos aportes al tema. Este profesional desarrolla cuatro grandes sub-temas sobre los que se puede organizar la discusión:
1) Los múltiples motivos y significados de convertirse en psicoterapeuta.
2) Los privilegios y enriquecimientos que brinda la práctica profesional. Según las investigaciones los principales beneficios que brinda la práctica psicoterapéutica son: aumento en la capacidad reflexiva, en la autoestima, en la seguridad personal y en la sensibilidad interpersonal.
3) Las responsabilidades y riesgos de ser un agente de salud mental. La capacidad del terapeuta para involucrarse emocionalmente es un elemento importante en la capacidad para cuidar y ayudar. Pero, los terapeutas más efectivos pueden ser mucho más vulnerables al stress que aquellos colegas que se involucran menos.
4) La importancia de cuidar al terapeuta. El papel del cuidado de los terapeutas es fundamental, tanto para la prevención de la salud del terapeuta como para una tarea profesional más efectiva, ya que la persona del terapeuta es la herramienta fundamental en el trabajo.
Modelo de entrenamiento del rol profesional
(Sara Baringoltz)
Necesidad de considerar 3 dimensiones:
– Desarrollos teóricos
– Aplicaciones clínicas
– Trabajo específico sobre la persona del terapeuta
Considero que estas tres dimensiones son necesarias tanto para:
– Los profesionales que se inician
– Como para los que se interesan en una modalidad terapéutica nueva para ellos
– Y para todos los profesionales “psi” a lo largo de la vida, ya que solo de esta manera se mantiene la motivación.
Los terapeutas responsables y motivados se plantean habitualmente: a) una actualización teórica que permita mejores conceptualizaciones y comprensiones de las problemáticas y b) una aplicación clínica que implica una estrategia para llegar a los objetivos planeados. Habitualmente nos preocupan nuestras falencias teóricas y técnicas pero muchas veces las dificultades pasan por otras variables por ejemplo el vínculo. La terapia es conducida por personas y la relación terapéutica es el vehículo para llegar a las metas. Por lo tanto todo entrenamiento del rol profesional debe incluir un trabajo sobre la persona del terapeuta en relación al paciente que busca ayuda.
Premisas importantes que subyacen a un modelo de entrenamiento que integra el enfoque cognitivo en psicoterapia:
- La meta es que los terapeutas tengan una formación amplia en los distintos enfoques, valorando tanto las terapias de reestructuración cognitiva como los enfoques más constructivistas.
- La modalidad de trabajo es integrativa ya que se incorporan los aportes cognitivos al estilo personal y a la experiencia previa. La integración se realiza desde el terapeuta.
- Represento el proceso terapéutico con una metáfora: un viaje. Lo planeamos, consideramos la posibilidad de que incluya distintas etapas, con distintos abordajes según los objetivos y con la posibilidad de cambiar el itinerario si lo consideramos adecuado.
- Considero fundamental desarrollar la capacidad creativa de los terapeutas utilizando la combinación técnica más adecuada dentro de una experiencia emocional vincular específica para el logro de objetivos.
- El terapeuta no es un observador ni un conductor neutral del proceso. Su persona está involucrada en el vínculo y en la dirección del cambio.
Estas premisas guían los espacios docentes, las reuniones profesionales, las discusiones clínicas, etc., siendo un espacio privilegiado:
El espacio de supervisión
Estas premisas llevan a desarrollar un espacio de supervisión con características especiales que debe incluir:
- La conceptualización del caso supervisado que permita clarificar objetivos y estrategias para alcanzarlos.
- El estilo cognitivo del terapeuta y su interrelación con el paciente.
- Otros aspectos del contexto profesional del terapeuta que puedan influir en su quehacer profesional.
- El cuidado del terapeuta en su desgaste profesional.
En la supervisión tradicional habitualmente se incluye el primer objetivo: el caso a supervisar. En este tipo de supervisión los siguientes tres objetivos tienen un pero fundamental y pasaré a una mayor explicitación de los mismos.
Quisiera por lo tanto desarrollar mis aportes sobre una modalidad de supervisión que hoy en día y desde hace años se denomina “grupos de supervisión terapéutica”. Como su nombre lo indica tienen como objetivo una función de supervisión de los casos, pero simultáneamente provocan cambios terapéuticos en los profesionales que participan de la experiencia grupal.
Considero que cada proceso terapéutico es como un viaje compartido: original e irrepetible. En cada viaje terapéutico ocurren constantemente entrecruzamientos de esquemas de terapeuta y paciente, constituyendo el corazón de la terapia. Por lo tanto, cuando más consciente sea el terapeuta de estos entrecruzamientos, mayor habilidad tendrá en su rol. En toda relación terapéutica ocurren consonancias y disonancias en los sistemas de creencia entre terapeuta y paciente y su balance equilibrado permite que el proceso de cambio en psicoterapia ocurra.
En estos grupos se apunta no solo a desarrollar las habilidades terapéuticas sino también a la comprensión del estilo cognitivo del terapeuta, para movilizar y favorecer el proceso terapéutico.
La temática central de estos grupos es el eje de intersección en el cual se cruzan las creencias del terapeuta y las de paciente. El objetivo es a través de la dinámica grupal, provocar en el terapeuta una disonancia que le permita desempantanar aspectos del caso supervisado y una reestructuración de áreas de su sistema de creencias.
La modalidad grupal permite la aparición de alternativas a través de la visión de los distintos integrantes que aportan sus propias construcciones.
Estas alternativas promueven en el terapeuta sobre el que se está trabajando, momentos de caos y otros de reestructuración en un constante desarmado y armado de construcciones. El grupo permite una visión más ampliada y enriquecida tanto del paradigma del paciente como el del terapeuta. El grupo permite también compartir las ansiedades que la labor profesional y la movilización personal promueve.
Otro beneficio del trabajo grupal es el aprendizaje vicario (Bandura) desde el momento que cada persona enriquece y amplía su espectro cognitivo a través de otros, en un proceso de observación con involucración emocional. Esta involucración favorece que los cambios se efectúen no solo desde el intelecto sino fundamentalmente desde el sentir, lo cual permite que ecos de la experiencia perduren y que los cambios sean más estables y profundos.
El rol del coordinador es el de orientar el trabajo manteniéndolo en el punto óptimo de balance entre un trabajo terapéutico y uno de supervisión, centrándose en la profundización y movilización de aquellas creencias del terapeuta que influyen directamente en el trabajo clínico.
Es fundamental que este trabajo tan delicado pueda desarrollarse en un clima grupal, contenedor y confiable. Es también condición para que el trabajo pueda ser enriquecedor, la disposición de los integrantes a comprometerse con sus propios aspectos internos, su historia, su situación actual, sus vínculos, etc.
Entrecruzamientos y sistema de valores
En los encuentros terapeuta-paciente se reflejan las múltiples narrativas de la visión de las historias personales intrincadas en los sistemas de valores. Estamos usando la palabra sistema de valores como el complejo internalizado de normas que derivan de estructuras culturales, raciales, étnicas, políticas, filosóficas, religiosas, etc. De la sociedad.
Considero que solo cuando se comparten ciertos valores básicos aunque no sean explícitos pero sí percibidos, es posible un vínculo importante, así como creo que valores básicos muy opuestos lo hacen imposible o muy difícil.
A veces la dificultad en el entrecruzamiento de valores no está en la oposición sino en la complementariedad.
Quisiera citar una tercera situación: demasiada igualdad, uno es el espejo del otro. En este caso si bien la empatía va a funcionar muy bien, por otro lado el gran peligro son los puntos ciegos, es difícil ser medianamente objetivo con uno mismo, y algo muy semejante ocurre con alguien muy parecido. En estos casos a veces la terapia se prolonga pero los cambios son mínimos.
Reflexiones sobre el terapeuta como persona: influencia y entrecruzamientos
Estas son algunas de las preguntas que surgen como reflexiones cuando la supervisión no sólo se centra en el paciente:
- ¿Reconoce el terapeuta sus propios patrones básicos de creencias que se activan constantemente en la relación terapéutica?
- ¿Cuáles son los sesgos cognitivos del terapeuta que lo llevan a percibir cierta información y no otra?
- ¿Qué pasa cuando los sistemas de valores de terapeuta y pacientes son muy opuestos?
- ¿Los cambios en algunos pacientes no están muy influenciados por lo que el terapeuta cree que es lo más adecuado?
- ¿Cómo actúan las creencias vinculadas al “género” en la relación terapéutica?
- ¿No asignamos, a veces, a errores de conceptualización o técnicos lo que en realidad son entrecruzamientos de estilos cognitivos en los protagonistas de la terapia que están actuando nocivamente?
- ¿Puede darse cuenta el terapeuta de que se ha establecido en la psicoterapia un estancamiento si hay una importante concordancia en los estilos cognitivos de ambos?
- ¿No vemos cotidianamente que distintos terapeutas provocan efectos terapéuticos distintos en los pacientes según las “construcciones” que cada profesional hace de la vida?
- Cuando derivamos a un paciente: ¿Cómo elegimos: el enfoque teórico, la experiencia clínica, o factores difíciles de identificar del tipo de: “Fulanito va a andar con Zultanito”?
- ¿Reconocemos qué distintos pacientes despiertan en nosotros distintos pensamientos, emociones y conductas?
- ¿Qué determina que algunos pacientes sigan presentes en nuestro mundo interno, más allá de la hora de consultorio? ¿Y el que otros no tengan ninguna presencia?
- ¿No tratamos a veces de que los pacientes vivan como nosotros no vivimos, o que no repitan nuestras malas experiencias?
- ¿Es importante que el terapeuta haya vivido una experiencia de vida similar a la que atraviesa el paciente? ¿Cómo influye?
- ¿Qué factores personales del terapeuta influyen en la continuación o cierre del proceso terapéutico?
- ¿Existe una verdad del terapeuta que sea más verdad que la del paciente?
Algunas respuestas-supuestos que surgen del trabajo
- El terapeuta nunca es totalmente neutral. Puede intentar ser lo más objetivo posible. Pero no se puede negar la existencia de sesgos cognitivos que llevan a seleccionar la información del paciente.
- Persona y terapeuta constituyen una unidad, en la cual el ser terapeuta es el rol desempeñado por ese ser humano; por lo tanto la búsqueda de una “disociación instrumental” que permita trabajar mejor, es deseable pero tiene sus límites.
- El terapeuta en sí mismo, como persona, es la herramienta esencial del tratamiento, lo cual no descarta sino que incluye la necesidad de una buena formación teórica y clínica del mismo. Pero no debe olvidar que su persona es observadora y participante activa del proceso, su persona es instrumental básico para el objetivo.
- Entrecruzamientos de esquemas del terapeuta y paciente ocurren constantemente, constituyendo el corazón de la terapia, y cuanto más conciente sea el terapeuta de los mismos, mayor habilidad tendrá en su rol.
- Situaciones específicas en ciertos pacientes activan patrones básicos de los terapeutas, y llevan respuestas terapéuticas que están altamente teñidas por la conflictiva del terapeuta.
- Consonancias significativas entre los sistemas de creencias de terapeuta y paciente, o alto grado de complementariedad de los mismos provoca estancamiento en los tratamientos.
- Disonancias importantes, provocan falta de empatía, rechazo, irritabilidad y frecuente abandono del tratamiento.
- El estilo personal del terapeuta: sus características, valores, conflictos, etc., tienen una enorme incidencia en la direccionalidad del cambio.
- Las creencias del terapeuta vinculadas al “género” actúan constantemente en la interacción con el paciente.
- Las situaciones vitales por las que atraviesa el terapeuta y el contexto social en el que está inmerso (familiar, amigos, etc.) inciden fuertemente en las características de cada vínculo terapéutico tanto positiva como perturbadoramente.
- En algunas situaciones, el haber vivido una experiencia de vida similar a la del paciente facilita la comprensión del terapeuta y el sentirse comprendido por parte del paciente. Sin embargo no siempre es condición necesaria para la ayuda.
- No existen “verdades” sino “alternativas”. Estas conducen a cambios cognitivos, afectivos y conductuales. El vínculo de compromiso emocional apropiado en la relación terapéutica es el vehículo que facilita el cambio.
- La supervisión tiene la ventaja de ser una visión alternativa a la del terapeuta, valiosa además en función de una mayor experiencia clínica, y la desventaja de ser una palanca más en la dirección del cambio. Tenemos así sobre el paciente una doble influencia: lo que el terapeuta cree que le pasa al paciente y lo que el supervisor cree que le pasa al paciente y al terapeuta con el paciente.
Consideraciones sobre la auto imagen profesional que influyen en la tarea profesional
En una encuesta reciente realizada a 60 profesionales del Centro de Terapia Cognitiva sobre el tema auto imagen profesional se obtuvieron resultados interesantes. Se plantearon a los terapeutas 2 preguntas:
- a) ¿Cuales serian sus 3 características más valiosas en el rol profesional?
- b) ¿Cuáles serian sus 3 características mas débiles en su rol profesional?
Las gráficas con los resultados muestran lo siguiente:
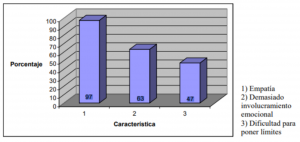
El 97% de los terapeutas incluyen empatía como una característica valiosa en el rol profesional. Cabe aclarar que para caracterizar empatía se tomo la definición de Larry Beutler que incluye: credibilidad, persuasión, comprensión, calidez, cuidado y apoyo. Considero muy significativa esta variable, ya que un valor tan elevado nos lleva a pensar que la auto percepción de esta característica puede influir en la elección profesional, y desde ya es apreciada por el terapeuta en su rol profesional.
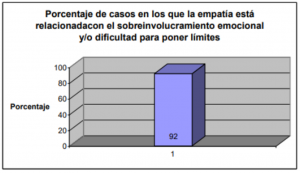
Respecto a las características más débiles del rol profesional, llaman la atención 2 variables: demasiado involucramiento emocional (preocupación excesiva por el paciente) y/o dificultad para poner límites (en horarios, honorarios, etc.). Además de su presencia en porcentajes importantes, es destacable la correlación de estas variables con la de empatía. Podríamos pensar que así como empatía es una característica muy valiosa en la auto imagen, está al mismo tiempo asociada con ciertas dificultades tales como demasiada involucración emocional y dificultad para poner límites.
O sea, que fortalezas y debilidades en la auto imagen del terapeuta son caras de una misma moneda. Los mismos terapeutas que tenemos habilidad empática posiblemente tengamos dificultades con el involucramiento emocional y/o la dificultad para poner límites. La misma característica sobredimensionada convierte una habilidad terapéutica en una dificultad (por ejemplo “soy contenedora pero también un bombero” o “soy responsable y también sobre-exigente conmigo mismo”). Dados estos resultados cabe pensar en la necesidad de trabajar en la supervisión en el difícil balanceo que implica que aquellas características del estilo personal del terapeuta que constituyen valiosas herramientas de trabajo, tienen también su lado oscuro y constituyen sus debilidades. Esto nos enfrenta a la complejidad de desarrollar habilidades en el manejo del propio self del terapeuta.
Técnicas de la terapia cognitiva útiles para los terapeutas
Quisiera hacer referencia a algunas técnicas cognitivas que usamos habitualmente con los pacientes y que con ciertas modificaciones pueden resultar muy útiles a los terapeutas para reflexionar sobre sí mismos en relación a sus pacientes, y favorecedoras de la identificación de los problemas de entrecruzamiento vincular.
Agenda del terapeuta: Todos los terapeutas solemos tener una agenda con los horarios de los pacientes. Sugiero agregarle otras utilidades a través de algunas preguntas en dialogo con uno mismo al revisar la semana de trabajo:
– Qué pacientes me provocan motivación por el re-encuentro y cuáles me provocan: ansiedad, rechazo, sensación de gran esfuerzo, ganas de no verlos. Tratar de identificar el problema no solo focalizando al paciente, sino a mí mismo.
– Qué pacientes me provocan una preocupación muy intensa que excede el ámbito del consultorio y acompañan en la vida privada a través de pensamientos perturbadores y emociones intensas. Preguntarme si esto tiene que ver con la gravedad del paciente u otras variables de un estilo personal o mis conflictivas.
– Qué pacientes están empantanados en su tratamiento. ¿Cuánto depende de la gravedad o cronicidad del cuadro? O ¿Cuánto de factores que me involucran?
– Qué otros temas me preocupan de mi agenda: presiones laborales, falta de trabajo, exceso de trabajo, conflicto entre mi trabajo y otras áreas de mi vida, etc.
Técnica de registro de situaciones, emociones, pensamientos y comportamientos: Identificadas algunas situaciones con la técnica anterior, se puede desarrollar esta técnica tan conocida por los terapeutas aplicada usualmente con los pacientes. Un ejemplo aplicado al terapeuta:
| Situación | Emoción/es | Pensamiento/s | Alternativa/s |
| Detecto en mi agenda muchas horas de trabajo, con bajos honorarios y pacientes muy graves. | Mucha ansiedad, a veces desbordado/a, agotamiento. | “Ganas de escaparme”, “Dedicarme a otra cosa”, “No sirvo para esto”, “No tengo salida”, “Me voy a enfermar”. | “Alternar pacientes graves con otros”, “Investigar posibilidades de trabajar en otro lugar en lo mismo pero con mejor ingreso o en algo distinto”, “Buscar otras actividades personales que provoquen placer”, “Ver ventajas y desventajas de las distintas opciones”.
|
Creencias rígidas en los terapeutas que obstaculizan el desarrollo profesional
Quisiera finalmente nombrar algunas creencias cuya revisión puede ser muy fructífera en los entrenamientos de profesionales, y que cuando aparecen con rígida convicción obstaculizan no solo la terapia sino el desarrollo personal:
- Creer que toda problemática es psicológica, y que una buena terapia cura todo.
- Creer que lo estudiado es suficiente y nunca cuestionable.
- Creer que al modelo al que se adhiere es el mejor y superior a los demás.
- Creer que hacer psicoterapia es solo aplicar una buena teoría y técnicas eficaces.
- Creer que la forma en que vemos las cosas es la única real y verdadera.
- Creer que un buen terapeuta debe poder atender a cualquier tipo de paciente.
- Creer que el propio estilo de personalidad, el sistema de valores, y los conflictos personales del terapeuta pueden ser totalmente neutralizados.
- Creer que el poder del terapeuta puede siempre superar el poder de otros grupos de pertenencia y referencia.
- Creer que los buenos resultados se deben siempre a la capacidad del terapeuta y los malos a las dificultades del paciente.
- Creer que la ética es ajena a la psicoterapia.

